米国 ジョンズ・ホプキンズヘルスケアシステム5病院2,483例データより(海外データ)
Garibaldi BT, et al.: JAMA Network Open 2021; 4(3): e213071.
試験概要
| 目的 | リアルワールドのCOVID-19入院患者に対するレムデシビル(ベクルリー)の有効性を検討する。 |
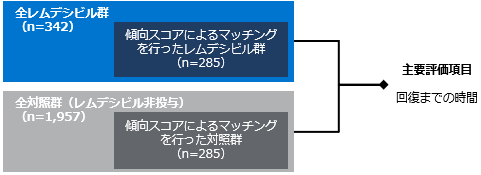
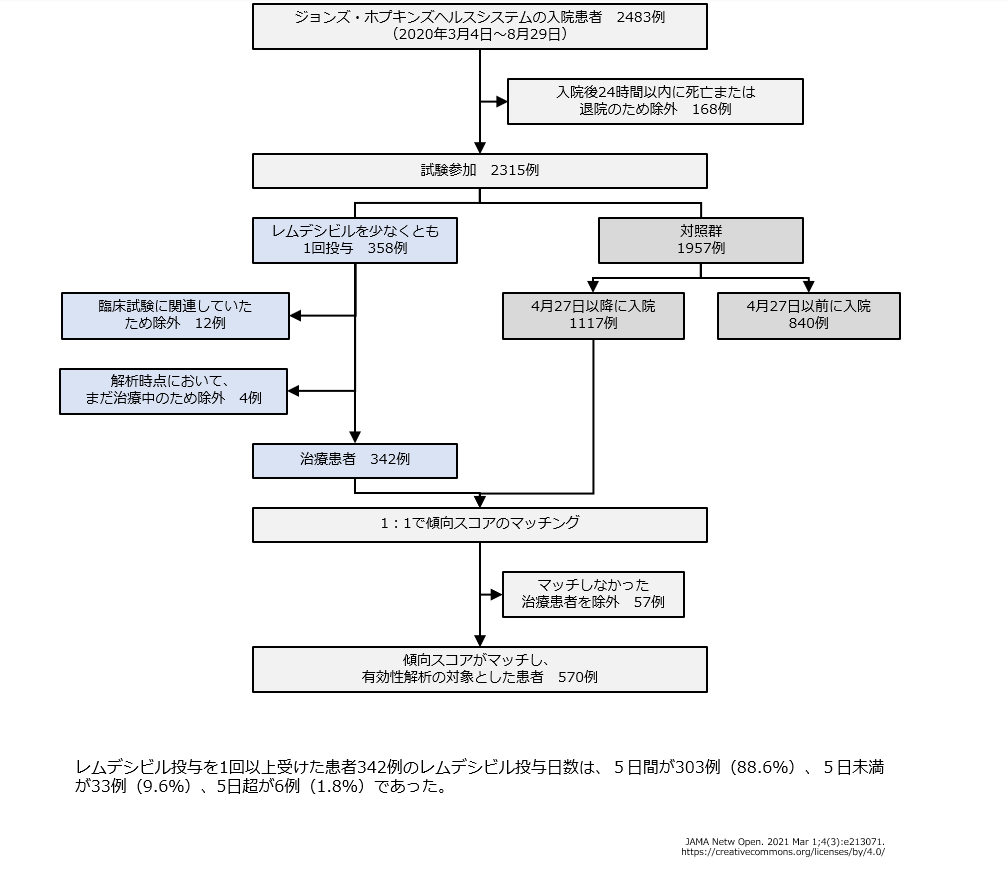
| 対象と方法 | 米国の5病院のCOVID-19入院患者2,483例のデータから、レムデシビル投与を1回以上受けた患者342例のデータを抽出して、時間不変共変数(年齢、性別、人種/民族、チャールソン併存疾患指数、BMIおよびDNR/DNI)と時間依存共変数(末梢血SpO2-FiO2比、血圧、心拍数、体温、呼吸数、CRP値、白血球数、リンパ球数、アルブミン値、AST値、GFR、D-ダイマー値および酸素供給装置)を傾向スコアとして、レムデシビル治療を受けなかった個々の患者とマッチさせた。レムデシビル治療を受けた患者285例(レムデシビル群)と、傾向スコアをマッチさせたレムデシビル治療を受けなかった患者285例(対照群)における28日間の有効性を後ろ向きに解析した。 |
| 主要評価項目 | 臨床的改善までの時間 |
| 副次評価項目 | 28日目までの死亡率、ステロイド薬併用の有無別の臨床的改善または死亡率 |
| 解析計画 | 臨床的改善は、WHOの重症度スコアの悪化のない退院あるいはWHO重症度スコアの2点以上の減少と定義した。Cox比例ハザード回帰モデルを用いて、レムデシビル治療と予後との関連を推定した。生存解析には、Kaplan-Meier法を用いた。 |
| Limitation | 傾向スコアでマッチ後の患者背景はレムデシビル群と対照群で非常によく一致していたが、時間依存共変数に関しては、これ以外の共変数が有効性の推定にバイアスを与えた可能性がある。 |
DNR/DNI(Do Not Resuscitate/Do Not Intubate):蘇生しない/気管挿管しない、CRP:C反応性タンパク、AST:アラニンアミノトランスフェラーゼ、GFR:糸球体濾過率
試験のサマリー
- リアルワールドのCOVID-19入院患者において、ベクルリーは臨床的改善までの時間を有意に短縮することが示されました。
試験デザイン
- 本研究では、米国の5病院においてベクルリーによる治療を受けたCOVID-19入院患者(ベクルリー群)と受けなかった患者(傾向スコアをマッチさせた対照群)のデータを抽出して、有効性の後ろ向き解析が行われました。その結果はJAMA Network Openに公表されています。
臨床的改善までの時間(主要評価項目)
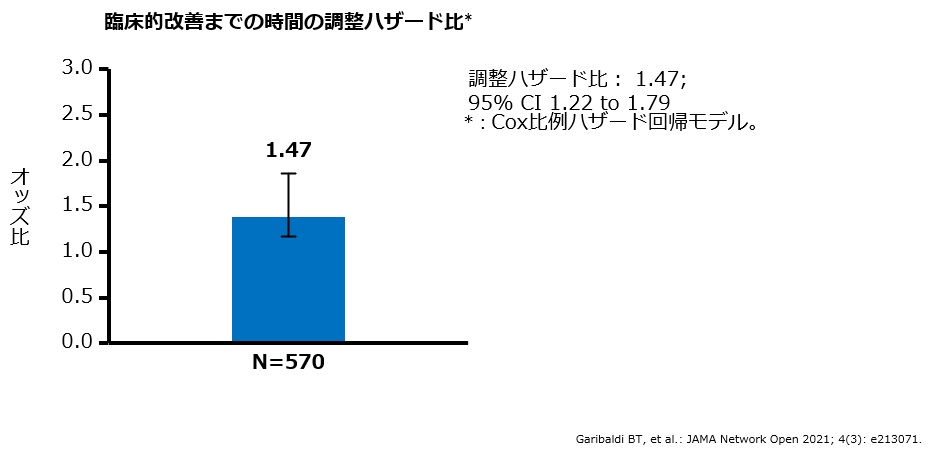
- 臨床的改善までの時間の中央値は、ベクルリー群では5日(四分位範囲4.0~8.0日)であり、対照群の7日(四分位範囲4.0~10.0日)と比較して、有意な短縮が認められました(調整HR 1.47 、95%CI 1.22~1.79)。
28日目までの死亡率(副次評価項目)
- 28日目までの死亡率は、ベクルリー群が7.7%(22/285例)、対照群が14.0%(40/285例)でした(調整HR 0.70、95%CI 0.38~1.28)。
ステロイド薬併用の有無別の臨床的改善または死亡率(副次評価項目)
- ベクルリーへのステロイド薬の併用による有効性の上乗せ効果はみられませんでした。
ベクルリーの中止理由
- 少なくとも5日間のベクルリー投与を完了しなかったのは9.6%(33/342例)でした。理由は、退院が21例、死亡が2例で、それ以外は、肝酵素/ビリルビンの上昇が4例、理由不明の腎不全が2例、悪心が1例、鼻出血/頻脈が1例、頸部/口のそう痒が1例、緩和ケアへの移行が1例でした。
Garibaldi BT, et al.: JAMA Network Open 2021; 4(3): e213071.
症例構成
- 米国ジョンズ・ホプキンズヘルスシステムの5病院のCOVID-19入院患者2483例のうち、レムデシビル投与を1回以上受けた285例と、傾向スコアをマッチさせたレムデシビルの投与を受けなかった285例の合計570例のデータを用いて、後ろ向き解析が行われました。
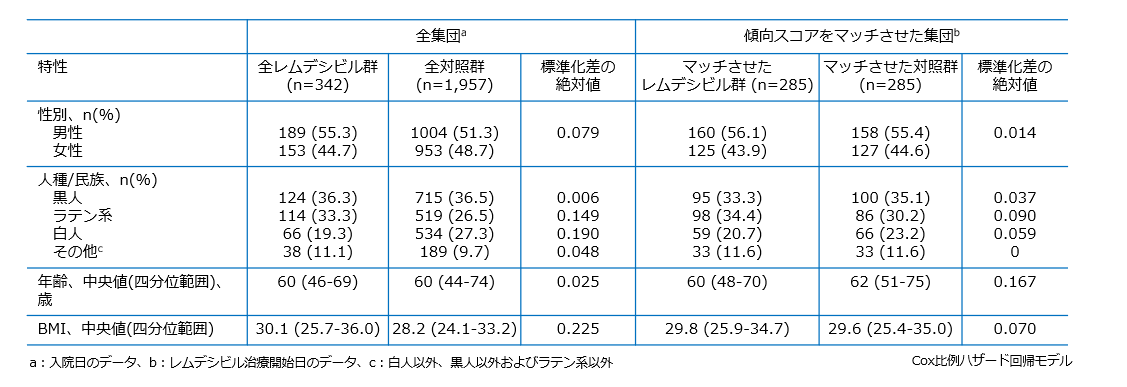
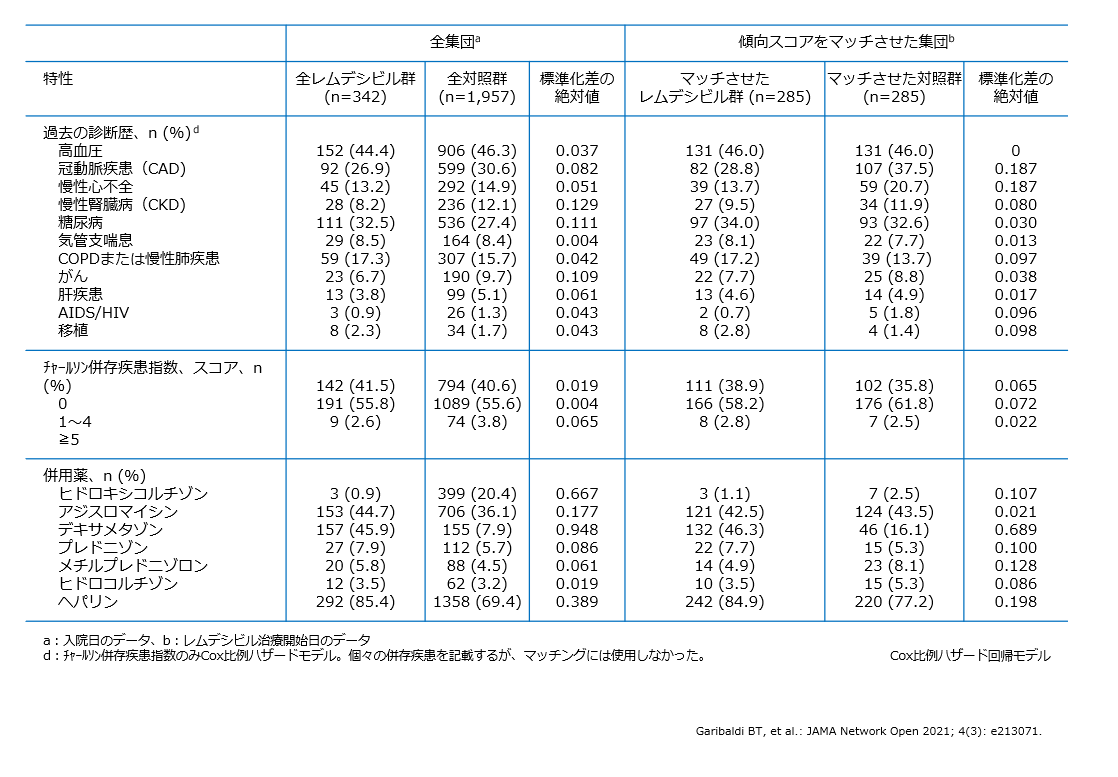
ベースライン時の特性(傾向スコアのマッチ前後)
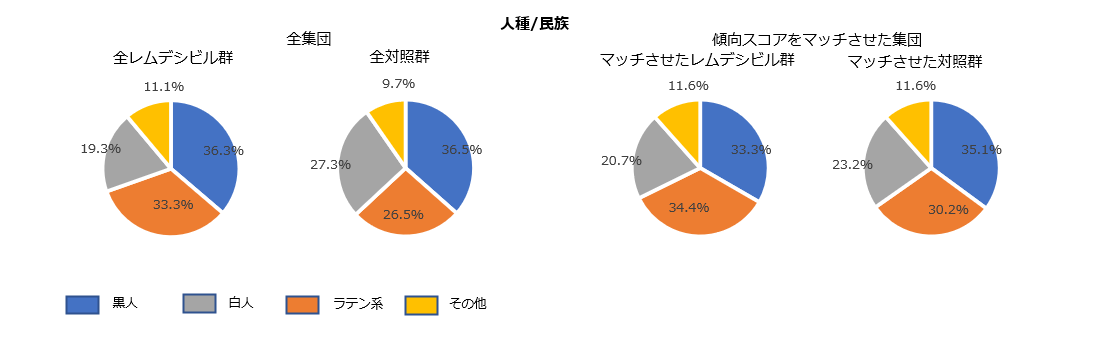
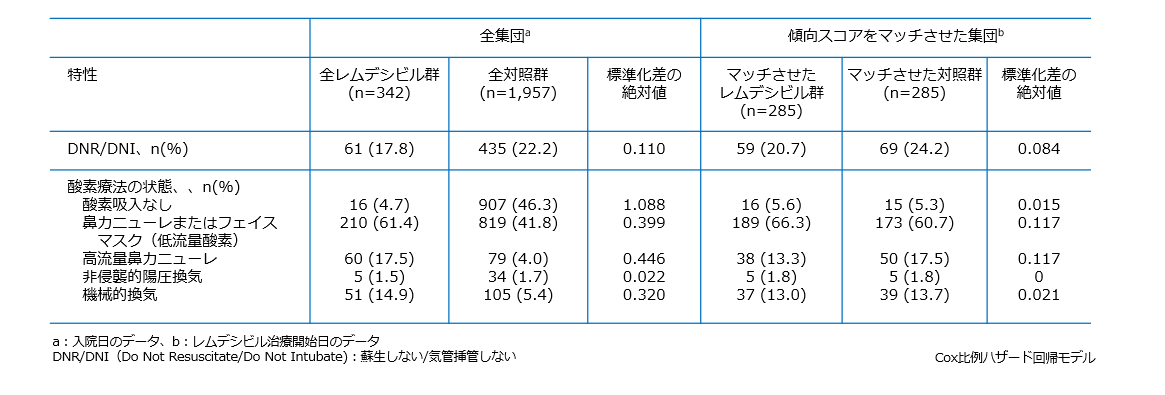
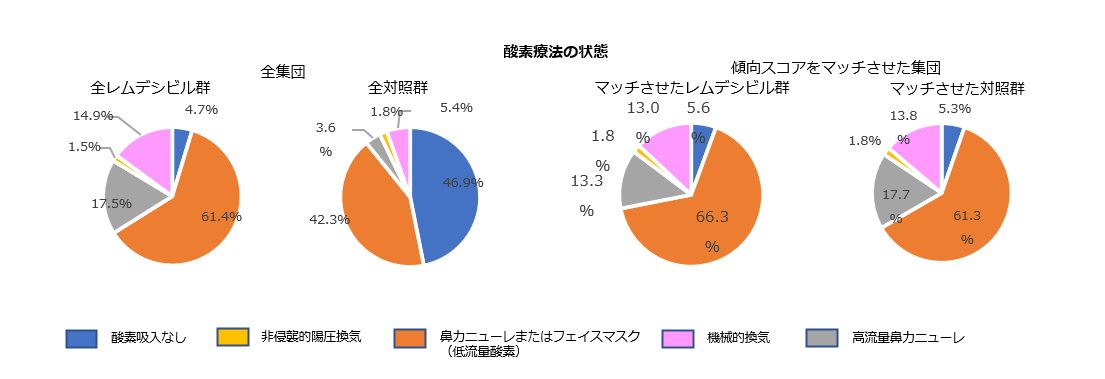
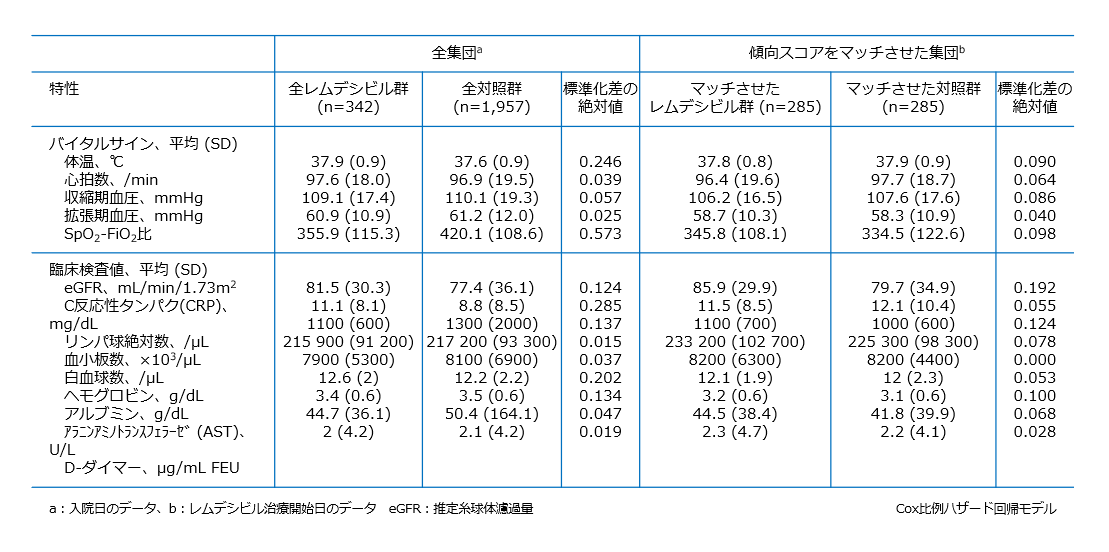
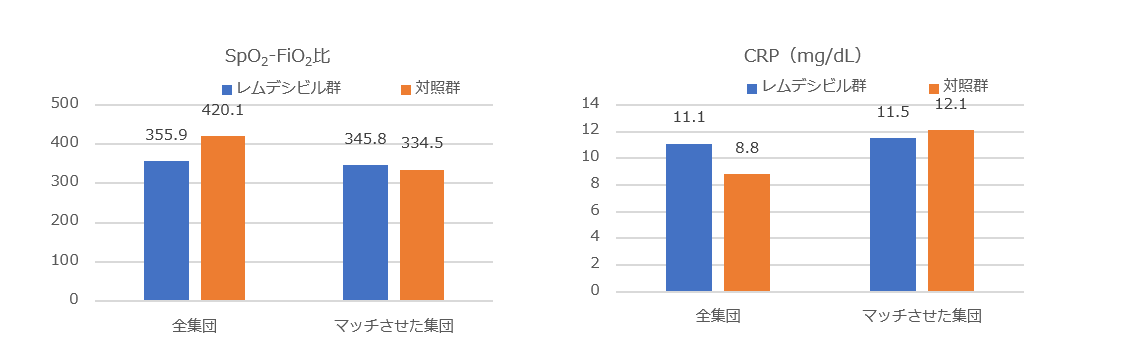
臨床的改善までの時間(主要評価項目)
- 臨床的改善までの時間の中央値は、レムデシビル群では5日(四分位範囲4.0~8.0日)で、対照群の7日(四分位範囲4.0~10.0日)と比較して有意な短縮が認められました(調整HR 1.47、95%CI 1.22~1.79)。
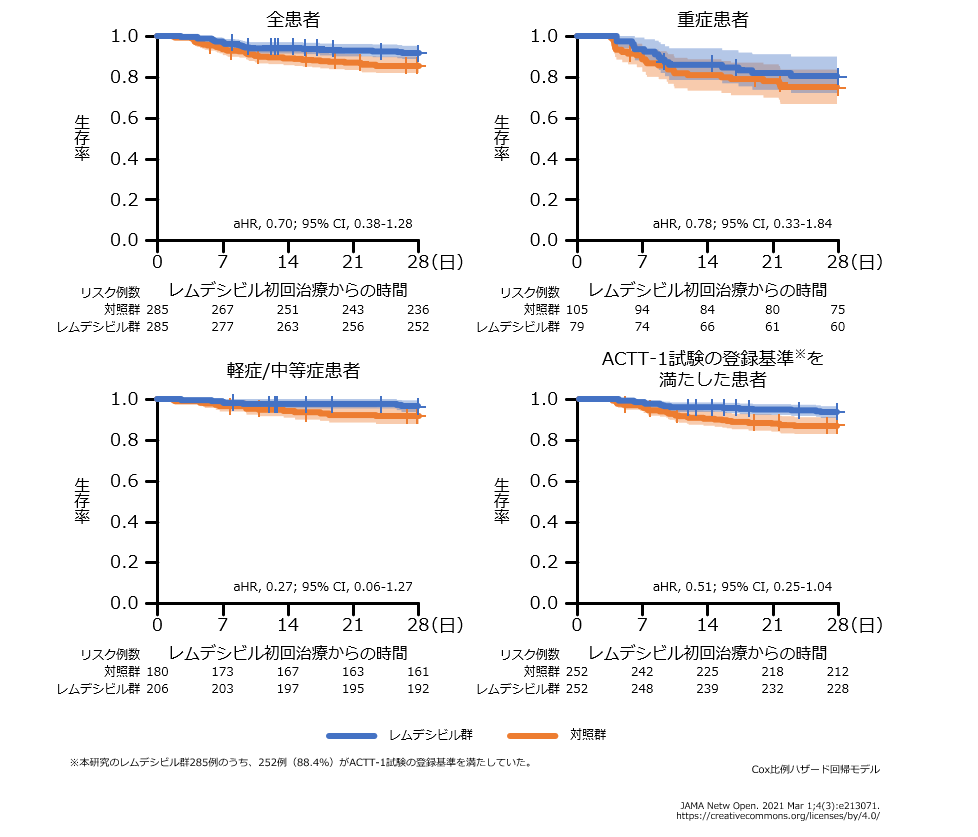
- 臨床的改善までの時間の有意な短縮は、重症患者(調整HR 1.59、95%CI 1.02~2.49)、軽症/中等症患者(調整HR 1.41、95%CI 1.12~1.79)、ACTT-1試験の登録基準を満たした患者(調整HR 1.42、95%CI 1.15~1.74)のいずれにおいても認められました。
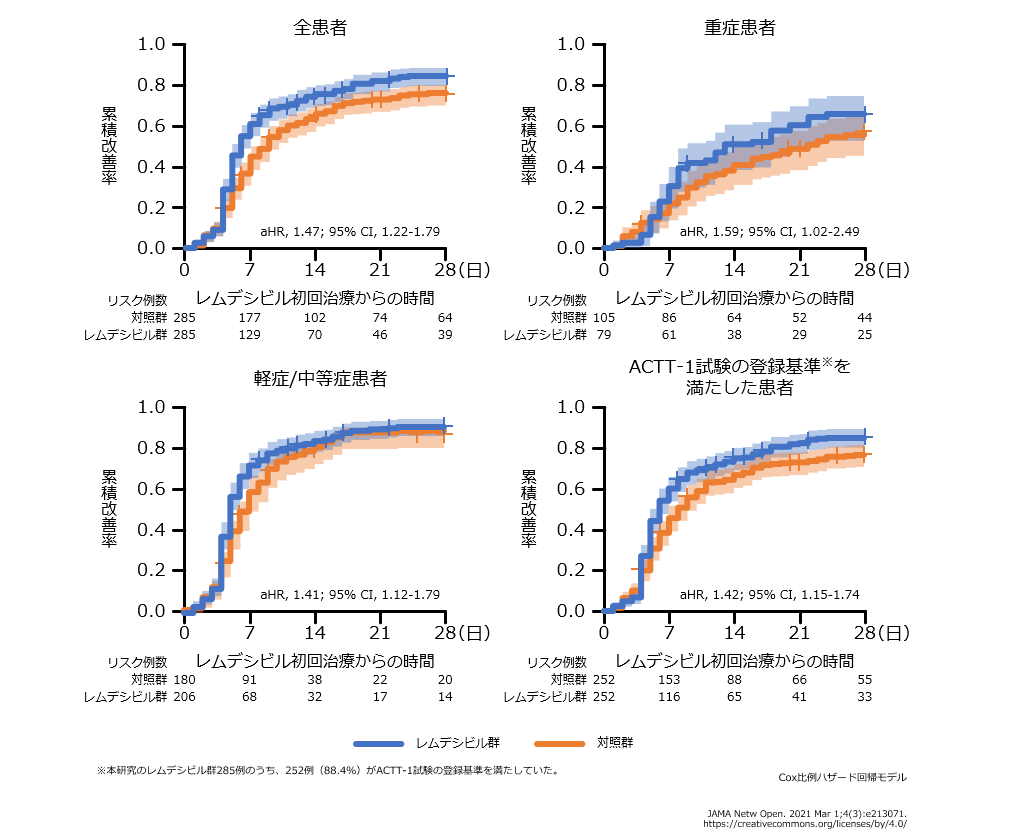
- 臨床的改善までの時間の中央値は、レムデシビル群では5日(四分位範囲4.0~8.0日)で、対照群の7日(四分位範囲4.0~10.0日)と比較して有意な短縮が認められました(調整HR 1.47、95%CI 1.22~1.79)。
28日目までの死亡率(副次評価項目)
- 28日目までの死亡率は、レムデシビル群が7.7%(22/285例)、対照群が14.0%(40/285例)でした(調整HR 0.70、95%CI 0.38~1.28)。
- 死亡までの時間の中央値は、レムデシビル群が8.6日(四分位範囲6.1~14.2日)、対照群が8.2日(四分位範囲4.8~13.8日)でした。
- 対照群に対するレムデシビル群の死亡の調整HRは、重症患者が0.78(95%CI 0.33~1.84)、軽症/中等症患者が0.27(95%CI 0.06~1.27)、ACTT-1試験の登録基準を満たした患者が0.51(95%CI 0.25~1.04)でした。
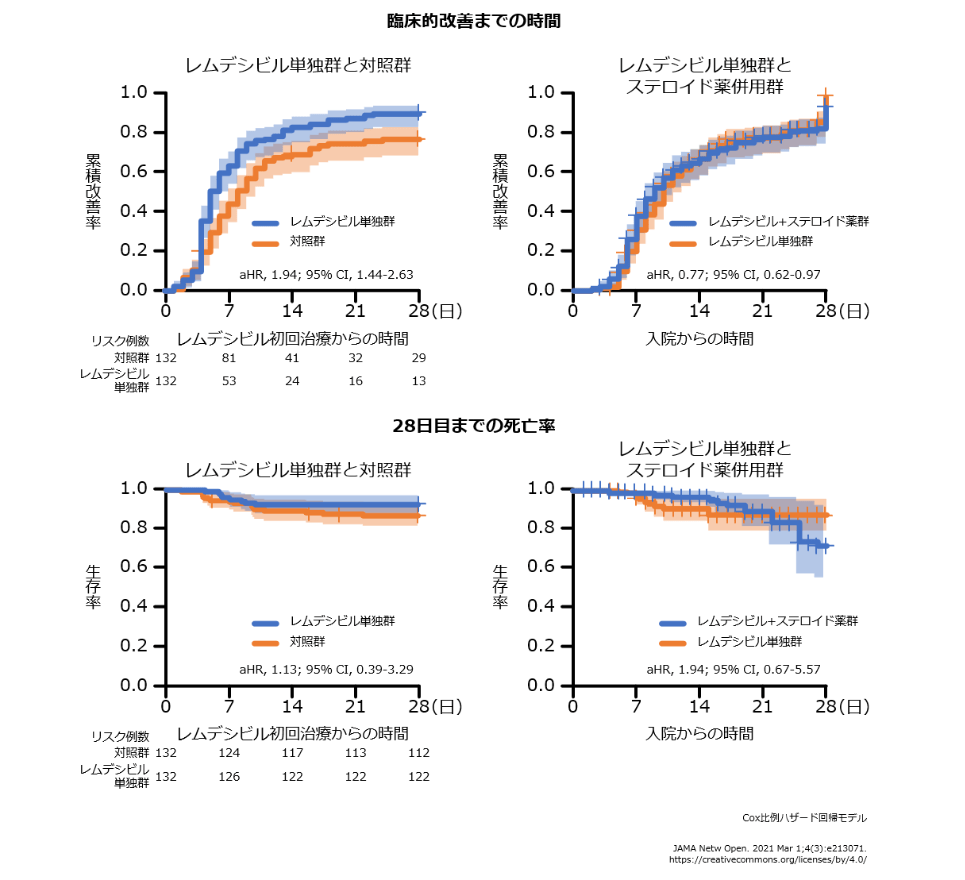
臨床的改善までの時間と死亡率(ステロイド薬併用の有無別)(副次評価項目)
臨床的改善までの時間
- レムデシビルにステロイド薬を併用した患者を除外した患者(レムデシビル単独群)においても、対照群と比べて、有意な改善がみられました〔調整HR 1.94(95%CI 1.44~2.63)〕。
- レムデシビル単独群に対するレムデシビル+ステロイド薬群の臨床的改善の調整HRは0.77(95%CI 0.62~0.97)で、ステロイド薬の有意な上乗せ効果はみられませんでした。
死亡率
- レムデシビル単独群に対する対照群の死亡の調整HRは1.13(95%CI 0.39~3.29)でした。
- レムデシビル単独群に対するレムデシビル+ステロイド薬群の死亡の調整HRは1.94(95%CI 0.67~5.57)でした。
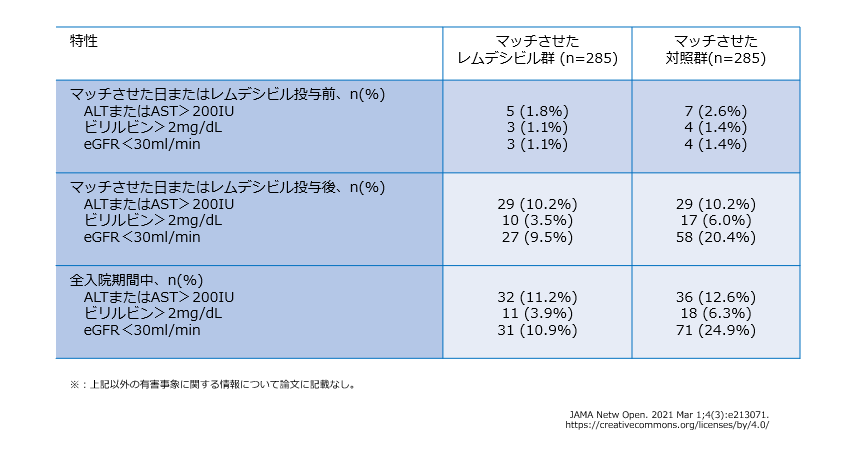
レムデシビルの早期中止理由と有害事象※
5日間のレムデシビル投与を完了しなかったのは33例(9.6%)で、理由は以下の通りでした。
- 退院が21例、死亡が2例でした。
- 肝酵素/ビリルビンの上昇が4例、理由不明の腎不全が2例、悪心が1例、鼻出血/頻脈が1例、頸部/口のそう痒が1例、緩和ケアへの移行が1例でした。
傾向スコアをマッチさせた日またはレムデシビル投与後の肝酵素異常とeGFR低下は、以下の通りでした。
- ALTまたはAST>200IUは、レムデシビル群が29例(10.2%)、対照群も29例(10.2%)でした。
- ビリルビン>2mg/dLは、レムデシビル群が10例(3.5%)、対照群が17例(6.3%)でした。
- eGFR<30ml/minは、レムデシビル群が27例(9.5%)、対照群が58例(20.4%)でした。