HIV/AIDS 長期療養時代のHIV感染症
HIV陽性者におけるCOVID-19
監修: 国立研究開発法人 国立国際医療研究センター
エイズ治療・研究開発センター
照屋 勝治 先生
COVID-19の世界的流行により、臨床現場では「HIV患者はCOVID-19にかかりやすいのではないか?」とか「重症化しやすいのではないか?」と心配する患者さんから、質問を受ける機会が多くなってきていると思います。
当初は抗HIV薬の一部でSARS-CoV-2への有効性も期待されていましたが、現在ではその可能性はほぼ否定的になりました。COVID-19がHIV患者に感染しやすいのか、あるいは重症化しやすいのかという疑問については、これまでに複数の報告が出てきていますが、現時点では一貫性のある結果が得られておらず、決定的なエビデンスは出ていないのが現状です。
しかしこれは言い方を変えれば、HIV患者であっても明らかに「感染しやすい」、あるいは「重症化しやすい」というレベルの影響はなさそうだ、ということを傍証しているとも考えられます。
今回、HIV患者ではCOVID-19の重症化リスクが高いことを示した英国からの報告と、HIV患者においても重症化リスクは併存疾患の影響が大きいことを示した米国からの報告の概要をご紹介します。
現時点で確実に言えることは、HIV患者においても、非HIV患者と同様、心血管疾患、慢性肺疾患、糖尿病などの併存疾患が重要な重症化リスク因子であるということです。同時にCD4<200/μLの患者においては重症化リスクが高いことも示唆されており、HIV治療を確実に成功させて免疫力を保持させることが、COVID-19の予後の観点からは重要である可能性が示されています。
COVID-19の流行は、直接的および間接的に、併存疾患の発症や悪化、失職や社会的隔離を介したメンタルヘルスの問題等で、患者の健康面に大きな影響を及ぼしている可能性があります。メンタルヘルスの問題はアドヒアランスの低下から、HIV治療失敗につながるリスクもあるでしょう。
冒頭の話題に戻りますが、患者さんへはまだ知見が限られていることを説明した上で、現時点では「HIV治療をしっかり行い免疫力を維持すること」、「体重コントロールや禁煙・節煙などの健康管理を行うこと」の両者がCOVID-19対策としては重要であるようだ、と説明することが重要であると思っています。
英国のCOVID-19入院患者におけるHIV陽性例と非HIV陽性例の比較(海外データ)
28日目までの累積死亡率はHIV陽性者26.7%、非HIV陽性者32.1%で違いはなかったものの、60歳未満の患者ではHIV陽性者で死亡率が有意に高くなりました〔21.3% vs. 9.6%; P<0.001(log-rank test)〕。年齢で調整後の死亡リスクはHIV陽性者で高く(調整後HR 1.47; 95% CI 1.01-2.14; P=0.05)、他の因子で調整後(調整後HR 1.69; 95% CI 1.15-2.48; P=0.008)、60歳未満の患者に限定した解析(調整後HR 2.87; 95% CI 1.70-4.84; P<0.001)では有意に高くなりました。
図1 HIVと28日目の死亡率との関連についてのCox回帰モデル
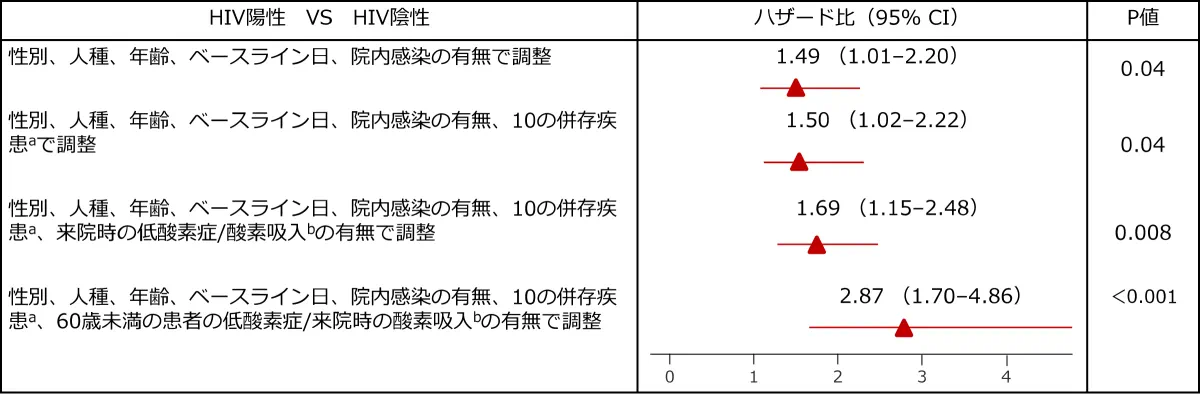
a:併存疾患(慢性心臓病、慢性肺疾患、慢性腎疾患、糖尿病、肥満、慢性神経障害、認知症、肝疾患、悪性腫瘍、慢性造血器疾患)ごとに調整されたモデル。
b:低酸素症はSpO2<94%と定義。 低酸素症や酸素吸入の記録は疾患の重症度の指標として使用。
| 目的 | COVID-19の転帰についてHIV陽性者と非HIV陽性者の違いを明らかにする。 |
|---|---|
| 対象 | 大規模前向きコホート研究(ISARIC WHO Clinical Characterization Protocol UK)で調査した英国の207の医療機関におけるCOVID-19入院患者47,592例(うちHIV陽性122例) |
| 方法 | HIV陽性/非陽性と28日目の死亡率の関連についてカプランマイヤー法およびCox回帰モデルで評価した(性別、人種、年齢、院内感染、併存疾患、来院時の重症度で調整) |
Geretti AM, et al.: Clin Infect Dis 2020: 23; ciaa1605より作成
米国のCOVID-19感染者におけるHIV陽性例と非HIV陽性例の比較(海外データ)
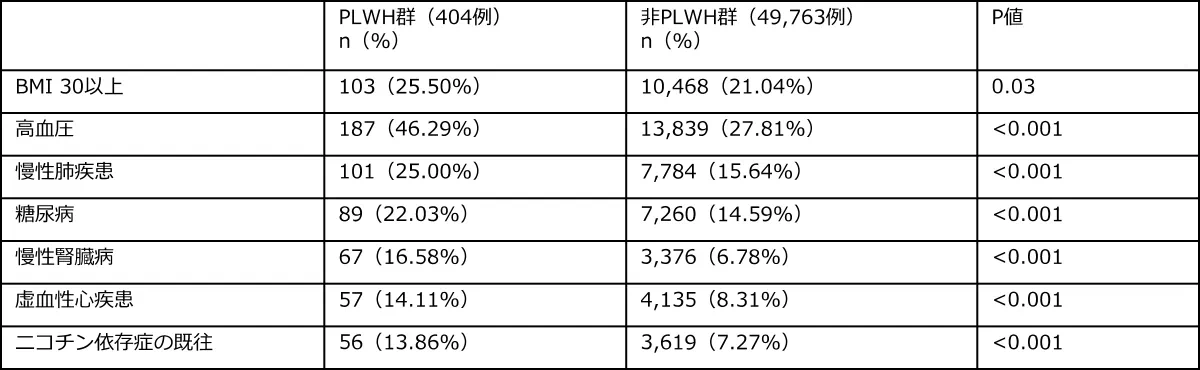
BMI、糖尿病、高血圧、慢性肺疾患、慢性腎臓病、人種、ニコチン依存歴の既往、性別について傾向スコアによるマッチングを行ったところ、 HIV陽性群および非HIV陽性群の間で、30日以内の死亡率に違いは認められませんでした。HIV陽性群では有意に併存疾患を有する割合が高かったことから、HIV陽性例では、HIV感染というより併存疾患による負担が、COVID-19におけるリスクを高めていることが示唆されました。
図2 傾向スコアマッチング前後の30日以内の死亡率
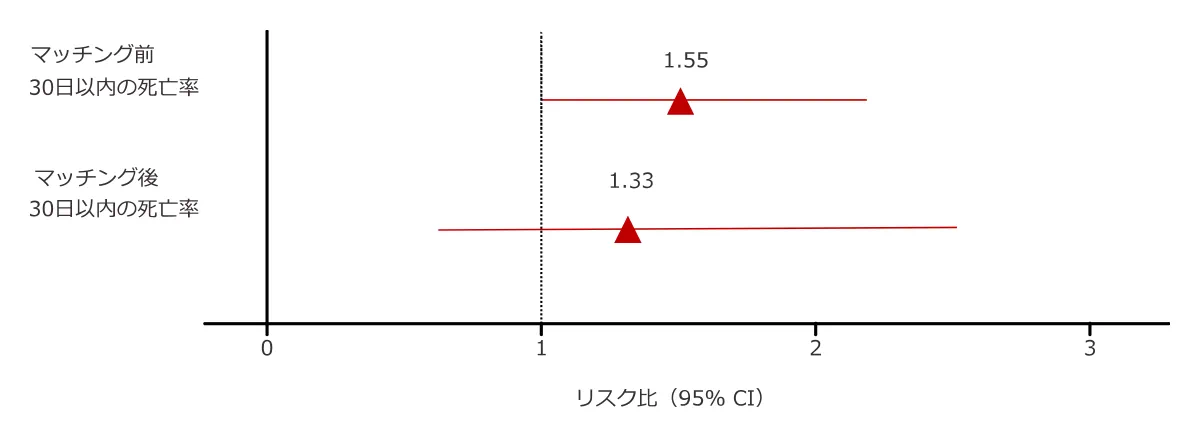
表1 PLWH群および非PLWH群における併存疾患の状況
| 目的 | HIV陽性者におけるCOVID-19の転帰を非HIV陽性者と比較する。 |
|---|---|
| 対象 | 多施設研究ネットワーク(TriNETX)で特定した10歳以上の50,167例のCOVID-19患者(非HIV陽性者:49,763例、HIV陽性者:404例) |
| 方法 | COVID-19患者をHIV陽性例、非HIV陽性例に分け、COVID-19の転帰を傾向スコアでマッチング前後で比較した。 |
Hadi YB, et al.: AIDS 2020: 34 (13): F3より作成
米国におけるCOVID-19共感染HIV陽性者における重症化因子(海外データ)
高齢、慢性肺疾患、高血圧、 CD4低値(200/mm3未満)、併存疾患3以上が、COVID-19の重症化(ICU入室、機械的換気の導入、死亡のいずれか) と関連していました。
図3 HIV陽性者においてCOVID-19の重症化に関連する要因(n=286)*
*:年齢、性別、人種/民族、CD4数、HIVウイルス量、高血圧、糖尿病、慢性肺疾患、慢性腎臓病、慢性肝疾患で調整した。併存疾患数との関連については年齢、性別、人種/民族で調整した。
| 目的 | HIV陽性者におけるCOVID-19の転帰、COVID-19重症化の因子を検討する。 |
|---|---|
| 対象 | ミズーリ大学による登録研究への参加施設にて2020年4月1日~7月1日にCOVID-19と診断された18歳以上のHIV陽性者286名。 |
| 方法 | 患者属性とCOVID-19の転帰との関連について、多変量ロジスティック回帰モデルと変数を特定し地域内の差異を調整した一般化推定方程式により評価した(多施設共同研究)。 |
Dandachi D, et al.: Clin Infect Dis 2020 Sep 9 : ciaa1339.より作成

